SVT > L'Organisme Humain et la Santé > Le Système Immunitaire > Antigènes et anticorps
Antigènes, Anticorps et Groupes Sanguins : Comprendre les enjeux de la transfusion
Découvrez comment les antigènes présents sur les globules rouges et les anticorps spécifiques déterminent les groupes sanguins et les risques associés aux transfusions. Une explication détaillée pour comprendre les compatibilités et incompatibilités.
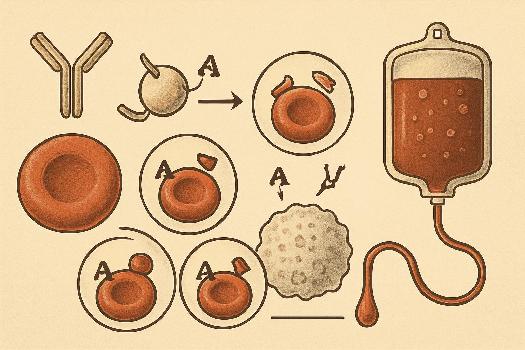
Les antigènes des groupes sanguins (système ABO)
Les groupes sanguins sont déterminés par la présence ou l'absence de certains antigènes à la surface des globules rouges (érythrocytes). Le système ABO est le plus important système de groupes sanguins en médecine transfusionnelle.
Antigènes A et B :
- Groupe A : Les globules rouges possèdent l'antigène A à leur surface.
- Groupe B : Les globules rouges possèdent l'antigène B à leur surface.
- Groupe AB : Les globules rouges possèdent à la fois les antigènes A et B à leur surface.
- Groupe O : Les globules rouges ne possèdent ni l'antigène A ni l'antigène B à leur surface.
Ces antigènes sont des glycolipides (lipides liés à des glucides) présents sur la membrane des globules rouges. Ils sont synthétisés par des enzymes (glycosyltransférases) codées par le gène ABO. Les personnes du groupe A possèdent une enzyme qui ajoute un sucre spécifique (N-acétylgalactosamine) à la chaîne glucidique, formant l'antigène A. Les personnes du groupe B possèdent une enzyme qui ajoute un sucre différent (galactose) à la chaîne glucidique, formant l'antigène B. Les personnes du groupe O possèdent une enzyme non fonctionnelle qui ne modifie pas la chaîne glucidique, d'où l'absence d'antigènes A et B.
Les anticorps anti-A et anti-B
En plus des antigènes présents sur les globules rouges, le plasma sanguin contient des anticorps dirigés contre les antigènes ABO absents sur les globules rouges de l'individu. Ces anticorps sont dits naturels car ils sont produits sans exposition préalable à des globules rouges porteurs de l'antigène correspondant.
- Groupe A : Le plasma contient des anticorps anti-B.
- Groupe B : Le plasma contient des anticorps anti-A.
- Groupe AB : Le plasma ne contient ni anticorps anti-A ni anticorps anti-B.
- Groupe O : Le plasma contient à la fois des anticorps anti-A et anti-B.
Ces anticorps sont principalement des IgM, qui sont des anticorps de grande taille et très efficaces pour activer le système du complément. La présence de ces anticorps naturels est due à une exposition précoce à des antigènes similaires présents dans l'environnement (bactéries intestinales, aliments, etc.).
Les risques liés aux transfusions sanguines incompatibles
La connaissance des groupes sanguins et des anticorps associés est cruciale pour éviter les réactions transfusionnelles. Lorsqu'une personne reçoit une transfusion de sang incompatible (c'est-à-dire contenant des antigènes reconnus par ses anticorps), les anticorps du receveur se lient aux antigènes des globules rouges du donneur. Cette liaison déclenche une cascade d'événements qui peuvent avoir des conséquences graves, voire mortelles.
Conséquences d'une transfusion incompatible :
- Agglutination : Les anticorps se lient aux globules rouges, les agglutinent et forment des amas qui peuvent bloquer les vaisseaux sanguins.
- Hémolyse : L'activation du complément par les anticorps entraîne la destruction des globules rouges (hémolyse), libérant de l'hémoglobine dans le plasma.
- Choc transfusionnel : La libération de substances inflammatoires et la diminution du nombre de globules rouges fonctionnels peuvent provoquer un choc transfusionnel, caractérisé par de la fièvre, des frissons, une hypotension, une insuffisance rénale, et une détresse respiratoire.
Pour éviter ces complications, il est impératif de réaliser des tests de compatibilité (tests de groupe sanguin et recherche d'anticorps irréguliers) avant toute transfusion. En cas d'urgence, on utilise du sang du groupe O négatif (donneur universel), car il ne possède ni antigènes A ni antigènes B et peut donc être transfusé à tous les groupes sanguins (en petites quantités et de manière temporaire). Il est également crucial de connaître le facteur Rhésus (présence ou absence de l'antigène D) pour éviter l'allo-immunisation Rhésus (problème particulièrement important chez les femmes enceintes).
Ce qu'il faut retenir
- Groupes sanguins ABO : Déterminés par la présence ou l'absence des antigènes A et B à la surface des globules rouges.
- Antigènes A et B : Glycolipides présents sur les globules rouges, synthétisés par des enzymes spécifiques.
- Anticorps anti-A et anti-B : Anticorps naturels présents dans le plasma, dirigés contre les antigènes ABO absents sur les globules rouges.
- Groupe A : Antigène A, anticorps anti-B.
- Groupe B : Antigène B, anticorps anti-A.
- Groupe AB : Antigènes A et B, pas d'anticorps anti-A ni anti-B.
- Groupe O : Pas d'antigènes A ni B, anticorps anti-A et anti-B.
- Transfusions incompatibles : Risque d'agglutination, d'hémolyse et de choc transfusionnel.
- Tests de compatibilité : Tests de groupe sanguin et recherche d'anticorps irréguliers, indispensables avant toute transfusion.
- Groupe O négatif : Donneur universel (en urgence et en petite quantité).
FAQ
-
Pourquoi les personnes du groupe O sont-elles considérées comme des donneurs universels ?
Les personnes du groupe O ne possèdent ni antigènes A ni antigènes B sur leurs globules rouges. Par conséquent, leurs globules rouges ne seront pas reconnus et attaqués par les anticorps anti-A et anti-B présents dans le plasma des receveurs des autres groupes sanguins. Cependant, il est important de noter que le plasma du groupe O contient des anticorps anti-A et anti-B, ce qui limite son utilisation comme plasma universel. -
Qu'est-ce que le facteur Rhésus et pourquoi est-il important ?
Le facteur Rhésus est un autre antigène présent sur les globules rouges, le plus important étant l'antigène D. Les personnes qui possèdent l'antigène D sont dites Rhésus positif (Rh+), tandis que celles qui ne le possèdent pas sont dites Rhésus négatif (Rh-). La compatibilité Rhésus est importante lors des transfusions sanguines et pendant la grossesse. Si une femme Rhésus négatif porte un bébé Rhésus positif, elle peut produire des anticorps anti-D qui peuvent attaquer les globules rouges du fœtus (maladie hémolytique du nouveau-né).
